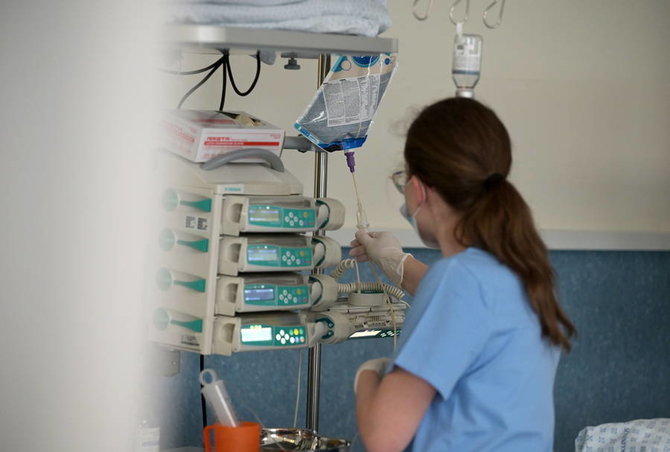
Pokalbis su T.Tamošuičiu – apie darbą Intensyviosios terapijos skyriuje, sunkiai sergančių žmonių vienatvę, artimųjų požiūrį ir apie tai, kuo skiriasi gyvenimas nuo gyvybės.
– Gydytojau, ligoninės intensyviosios terapijos skyrius kažkodėl atrodo tarsi paskutinė stotelė, o ir jausmas būti čia – gana slogus. Visiška tyla, skyrius – kaip viena didelė palata, daug medicininės įrangos, prie kiekvieno paciento šviečia kompiuterių ekranai.
– Atvirkščiai: čia daug triukšmo, veiksmo. Lietuvoje didžioji dalis intensyviosios terapijos skyrių yra atviro tipo. Tai reiškia, kad pacientai guli vienoje didelėje palatoje. Tarsi vienoje salėje, o juos skiria užuolaida. Dėl nuolatinio triukšmo ligoniai čia niekada nepailsi, skyriuje bet kada gali užsidegti šviesos. Ir dar daugybė dalykų.
– Svarstau, kad kalbamės labai tinkamu laiku – baigėsi, bent jau šiuo metu, COVID-19 pandemija, darbo, matyt, mažiau ir jums. Tačiau pandemijos patirčių medikai turbūt nepamirš dar ilgai? Ypač po to, kai atsirado skiepai, o intensyviosios terapijos skyriuose teko gydyti neskiepytus pacientus.
– Buvo visko, ir grasinimų sulaukėm. Tikrų, fizinių. Geriau jau mano artimasis pasveiktų, nes ne taip sunku rasti, kur jūs gyvenate. Jūs gi važiuojate namo, mes žinome, kur jūs dirbate.
Tuo metu socialiniuose tinkluose buvo pasklidusi sąmokslo teorija, kad jei tu neskiepytas – tai tavęs ir negydo, nes medikai nusistatę prieš neskiepytus žmones. Buvo manoma, kad tą visuomenės dalį – neskiepytų – valdžia ir gydytojai nori išžudyti.
Tai buvo sudėtingas laikas ir dėl to, kad ligonių nebuvo galima lankyti. Stengiamės būti humaniški – jei žmogus su sąmone, leisdavome jam naudotis mobiliuoju telefonu, kad galėtų palaikyti ryšį su artimaisiais, informuoti juos apie savo sveikatos būklę. Bet per kovidą išmokome vieną pamoką – negalima duoti ligoniams telefono su interneto ryšiu.
– Kodėl?
– Kartą, kai vienas sunkiai šia liga sirgęs ligonis atgavo sąmonę, kaip ir kitiems, leidome jam naudotis mobiliuoju telefonu. Tą pačią dieną vienoje bendraminčių grupėje socialiniame tinkle jis parašė žinutę: Vyrai, gelbėkit, vos nenužudė. Kol kas laikausi. Darykit ką nors.
Netrukus po to prie Intensyviosios terapijos klinikos langų ėmė rinktis palaikytojai. Dabar, kai pasakoju, ši istorija kelia šypsena. O tada buvo pikta. Motyvacijos tokios istorijos tikrai neprideda.
Po šio įvykio mūsų kapelionas padovanojo paprastą mygtukinį telefoną – juo ligoniams leisdavome paskambinti artimiesiems. Be jokio interneto.
– Neseniai socialiniame tinkle jūs pasidalinote mintimis, kad medikai kartais gaivina ne tuos, kuriuos reikia. Žmogaus gaivinimas, matyt, dažnas būtent šiame skyriuje?
– Nenorėčiau sakyti, kad intensyvi terapija yra susijusi tik su gaivinimu. Mokėti gaivinti žmogų privalo kiekvienas specialistas.
Gaivinimą žmonės dažnai supranta kaip krūtinės paspaudimus, oro įpūtimą į plaučius, vaistų suleidimą. Tai jau radikalus veiksmas, kuris kartais būtinas. Tačiau tik nedidelė žmonių dalis, kuriems taikomos šios reanimacinės priemonės, išgyvena, be to, dar mažesnė dalis vėliau gyvena be pasekmių.
Žmogaus reanimavimas yra tai, iki ko mes norėtume neprieiti ir blogėjančią žmogaus savijautą atpažinti anksčiau, suteikti pagalbą ir išvengti reanimavimo. Kalbu tik apie gydymą ligoninėje, nes dalis žmonių prastai pasijunta gatvėje, namuose – tada taikyti reanimacines priemones, ieškoti priežasčių, kodėl taip nutiko, yra visiškai normalu.
Tačiau aš noriu pasakyti ne tai. Medicina keičiasi, tobulėja, todėl aparatų, vaistų kaskart yra vis daugiau ir daugiau. Nutinka taip, kad kartais su gydymo intensyvumu užsižaidžiama, nebepaisant, ar tavo taikomas gydymas iš tikrųjų atitinka paciento interesą.
Remiantis mokslu, įvairia literatūra, kitų šalių, kurios yra toliau pažengusios etiniuose, o ne medicininiuose klausimuose, patirtimi – galima sakyti, kad yra laikas gyventi ir yra laikas mirti. Nei gydytojai, nei aparatūra nėra visagaliai dievai. Taigi jei žmogus miršta, jei atėjo šis gyvenimo pabaigos etapas – visos medicininės priemonės, kuriomis gelbėjame žmogų, yra tuščios, nes mes tik pratęsiame jo kančią, o rezultatas tas pats – žmogus mirs.
Nei gydytojai, nei aparatūra nėra visagaliai dievai. Taigi jei žmogus miršta, visos medicininės priemonės, kuriomis gelbėjame žmogų, yra tuščios.
Yra tam tikros skalės, parametrai, leidžiantys objektyviai įvertinti žmogaus sveikatos būklę. Bet, nepaisant to, mes taikome daugybę įvairiausių medicininių priemonių, gelbėjame, gydome. Tai kainuoja brangiai ir kartais užimame kito paciento, kuriam dar galima padėti, vietą.
Arba žmogui, kuriam galime padėti, skiriame mažiau dėmesio, nes dalis jo atitenka sunkiai lėtinėmis ligomis sergantiems beviltiškiems ligoniams. Po lygiai paskirstai dėmesį tam, kuris žinai, kad nebegyvens, ir tam, kuriam yra vilties. Rezultatas, deja, gali būti toks pats – vienas numirs, nes jo liga buvo toliau pažengusi, o kitas neišgyvens, nes jam pritrūko lašelio dėmesio, kuris buvo paskirtas tam kitam.
– Minėjote kitų šalių, labiau pažengusių etiniuose klausimuose, patirtį, taip pat skales, parametrus, kuriais remiantis galima įvertinti žmogaus sveikatos būklę. Skirtingose šalyse požiūris į sergančio lėtinėmis ir nepagydomomis ligomis žmogaus gaivinimą skiriasi?
– Internetas yra bendras visame pasaulyje. Literatūra taip pat. Parametrus, skales galima naudoti bet kur – tai universalu. Bet ar yra Lietuvoje įstatyminė bazė? Ir visuomenės supratimas apie orią gyvenimo pabaigą?
Dažnai mūsų visuomenėje dar likęs galbūt senų laikų požiūris: darykim viską. Gal tai atėjo ir iš sovietmečio? Valstybė turi daryti viską, kad žmogus turėtų darbą, turėtų maisto, kad jam būtų iki paskutinio atodūsio suteiktos visos medicininės paslaugos. Nesvarbu, ar tai racionalu ir kiek tai kainuos.
Tai ir tęsiasi. Žinai, kad žmogus negyvens, bet gydomas jis intensyviai: su lašinėmis, visa įmanoma aparatūra, visų organų pakaitine terapija. Nepaisant to, kad jam – daugiau nei 90 metų, turi daug lėtinių ligų, kurios natūraliai progresuoja ir joks gydymas, išskyrus simptomų palengvinimą, neturėtų būti taikomas.
Mano minimos skalės, objektyvus paciento būklės vertinimas, prognozuojama ligos eiga yra pagrįsti mokslu. Jei ligos prognozė – 100 procentų mirštamumas, tai medicininės priemonės ir gydymas yra beviltiški. Dėl to ir yra terminai beviltiškas gydymas, beviltiškas gaivinimas. Nė vienas gydytojas nemoka gydyti neišgydomų ligų.
– Dažnas mūsų iš savo aplinkos gali papasakoti pavyzdžių. Tarkime, kai garbaus amžiaus žmogus, sergantis lėtinėmis ligomis, ant patalo praleidžia kelerius metus. Apie tokius žmones kartais sakoma, kad tai – žmogus-daržovė. Bet artimieji stengiasi prailginti jo gyvenimą. Jums pažįstamos tokios situacijos?
– Galvoju, kas skiria žmogų – homo sapiens – nuo augalo? Skiria gebėjimas mąstyti, reikšti savo valią ir pačiam pasirinkti. Bet jei žmogus yra nesąmoningas, jis negali bendrauti – tai yra augalas, kurį reikia palaistyti. Būtent tada ir yra objektyviai pagrįstos išvados, kad šiam žmogui kitaip jau nebebus.
Kai taip nutinka, dažnai artimieji tampa situacijos įkaitais ir pradeda ilgametę kovą už ligonio gyvybę. Ne gyvenimą, o gyvybę – už patį banaliausią gyvybės supratimą. Už širdies plakimą, kvėpavimą, tuštinimąsi ir valgymą. Be gyvenimo džiaugsmo ir be supratimo, ką sergantis žmogus jaučia.
Sąžinės priekaištai yra pridengiami kova už artimojo gyvybę.
Tokia kova už gyvybę nėra geriausias sprendimas pačiam ligoniui. Sakyčiau, kad tai labiau artimųjų interesas, kurie galbūt tokiu būdu atperka iki tol jam padarytas kaltes, taip įprasmina savo, kaip gelbėtojo, vaidmenį, o gal taip elgtis skatina ir religiniai įsitikinimai? Labai dažnai artimųjų noras daryti viską ir sunkiai sergančius žmones gydyti intensyviosios terapijos skyriuose tėra savo ne paties geriausio santykio su mirštančiu žmogumi pridengimas.
– Gal nubunda sąžinė?
– Galbūt. Sąžinės priekaištai yra pridengiami kova už artimojo gyvybę. Bet mes pratęsiam ne gyvybę, mes pratęsiam kančią. Ir labai dažnai jauti, ar žmonės turėjo tarpusavio ryšį, koks jis buvo. Tie, kurie artimą ir tikrą ryšį turėjo – nenori, kad jų artimasis kentėtų. Absoliuti dauguma nenori perteklinių priemonių, kad kančia būtų pratęsiama.
Užsienyje įprasta su artimaisiais aptarti visas galimas ligos baigtis, atsakyti į klausimus, priimti sprendimus. Jei tą gali padaryti pats pacientas – dar geriau, bet sunkių ligų atvejais tokie žmonės sprendimų priimti patys negali.
Būtų gerai, jei kiekvienas iš mūsų apie tai pasikalbėtume su savo artimaisiais, dar prieš nutinkant baisiems dalykams.
Ar aš norėčiau, kad mane kelerius metus vartytų, aš po savimi tuštinčiausi, o galbūt kažkas, netekęs kantrybės, man pliaukštelėtų, nes aš ne vietoj nusituštinau ar atpyliau? O gal kaip tik – norėčiau? Tada ir medicina turi gerbti tokį norą ir sudaryti tam sąlygas. Tačiau tokios sąlygos turėtų būti sudarytos namuose. Ne ligoninėje, ne intensyviojoje terapijoje. Tam yra paliatyvi slauga.
– Temos, apie kurias kalbate, yra tarsi vaikščiojimas plonu lynu arba paribiais. Jos jautrios. Pagaliau – jei medikas negaivintų beviltiško ligonio, ar jo paties į teismą nepaduotų artimieji? Ar viską šiuo atveju galima sureguliuoti įstatymais? O tokių Lietuvoje turbūt ir nėra?
– Įstatyminė bazė Lietuvoje nuo 2021 m. pradžios jau yra ir, kalbant apie negaivinimą, įstatymai tokią galimybę numato.
Jei žmogus serga progresuojančia lėtine liga, kuri po truputį iš jo atima galimybę vaikščioti, kvėpuoti – jis savo valią ir kad nenori būti gaivinamas, gali išreikšti medikams. Tada yra sušaukiamas gydytojų konsiliumas, užpildomi dokumentai. Gydytojai, įvertinę ligą ir jos eigą, tam irgi turi pritarti – paciento noro neužtenka. Lygiai taip pat neužtenka ir gydytojų nuomonės ir, jei pacientas pats sprendimų priimti negali, reikia kalbėtis su artimaisiais.
Ne visi nori pripažinti, kad gyvenimas turi pabaigą ir ji vadinasi mirtis.
– Ar jūsų praktikoje buvo tokių pavyzdžių?
– Ne. Be to, nežinau, kiek žmonių žino, kad toks įstatymas yra, kad jie gali išreikšti savo valią. Kalbant apie gaivinimą, priimti sprendimą negaivinti gali ir medikai. Kalbu ne apie patį gydymą, o tik apie gaivinimą, kai sustoja sunkia lėtine liga sergančio paciento širdis.
– Jūsų nuomone, kaip visuomenė žiūri į mirtį?
– Dar nežiūri kaip į natūralią gyvenimo pabaigą. Ne visi nori pripažinti, kad gyvenimas turi pabaigą ir ji vadinasi mirtis. Kažkada mes gimstame, kažkada ateina laikas mirti. Tiek artimieji, tiek mes, medikai, kartais tai ignoruojame ir sąmoningai ar nesąmoningai žmones kankiname. Tariant kitaip, nesuteikiame jiems komforto.
Intensyvi terapija yra skirta greitai padėti žmogui, o ne ilgai ir kankinančiai daryti tai, kas neįmanoma. Ne tik visuomenė, bet ir medikų bendruomenė dar sunkiai priima faktą, kad sunkių pacientų neįmanoma išgydyti. Statistika yra negailestinga. JAV intensyviosios terapijos skyriuose miršta 20 procentų pacientų, o Lietuvoje – 80 procentų.
Intensyviosios terapijos viena iš paskirčių – kaip galima intensyviau, paprasčiau ir greičiau padėti žmogui išgyventi kritinę būklę, jei tai įmanoma. Jei neįmanoma, tada gydymas turėtų pereiti į kitą fazę – komforto suteikimą ir kad žmogus oriai jaustųsi gyvenimo pabaigoje. Bet komfortas gyvenimo pabaigoje ir intensyvus gydymas yra dvi priešingos sąvokos.
Dažniausiai gydymas komforto nesuteikia, o intensyvus gydymas žmogui yra nedraugiškas. Daugybė straipsnių parašyta apie žmogaus dehumanizavimą intensyviosios terapijos skyriuose. Čia ligonis dažnai yra vienišas, nuogas, jis yra priklausomas nuo aplinkinių juo besirūpinančių žmonių. Kad ir koks profesionalus būtų personalas, tai nėra tas pats, kaip pačio žmogaus rūpinimasis savimi arba jo pačių artimiausių žmonių rūpestis juo. Šias sąlygas stengiamės pakeisti, bet dažnai elementarūs finansų, personalo ar infrastruktūros trūkumai labai riboja galimybes.
– Klausantis jūsų kažkodėl kyla asociacijos su gimimu. Mes irgi gimstame nuogi, mumis irgi kažkas rūpinasi.
– Sakoma, kad mes gimstame ir mirštame vieniši.
– Minėjote, kad Lietuvoje intensyviosios terapijos skyriuose miršta 80 procentų žmonių, o JAV – tik 20 procentų. Kodėl?
– Nes JAV pacientų ligos baigtys prognozuojamos, vertinant visas aplinkybes, todėl, jei vilties nėra, pacientas neguldomas į intensyviosios terapijos skyrius. Tai būdinga visai Vakarų medicinai. O pas mus daugybė pacientų patenka čia.
Ne kartą teko matyti, kad žmogus į ligoninę atvežamas numirti. Tačiau intensyviosios terapijos skyrius nėra ėmimo į dangų vieta, tai ne paliatyviosios slaugos vieta. Be abejo, dalis mūsų darbo ir bus gyvenimo pabaigos tema – tai neišvengiama. Bet Lietuvoje kažkodėl sugalvota, kad intensyvioji terapija yra arčiausiai mirties. Net ir ministerija deleguoja mums sprendimus dėl gyvenimo pabaigos – tarsi ekspertų. Bet mes norėtume būti gyvybės, o ne mirties ekspertai.
Po truputį šis supratimas jau keičiasi. Pacientų artimieji, pagaliau ir patys medikai, supranta, kad šis skyrius nėra gera vieta mirti. Dėl savo intensyvumo, dehumanizavimo, dėl nuolat besikeičiančios aplinkos.
Lietuvoje kažkodėl sugalvota, kad intensyvioji terapija yra arčiausiai mirties.
Tokia statistika neprideda pasitikėjimo gydytojams, neprideda ir visuomenei pasitikėjimo medicina. Suprantamas žmogaus klausimas: jei toks mirtingumas intensyviosios terapijos skyriuje, tai gal jūs nemokate gydyti ir geriau važiuoti į Vokietiją, nes ten mažesnis mirtingumas? Žmogui sunku išaiškinti, kodėl taip yra. Nors priežastis – daugiau nei paprasta: mes čia gydome tuos, kurių pagydyti neįmanoma.
– Neabejoju, kad į jūsų kabinetą užsuka ir ligonių artimieji. Jūs kalbatės su jais tomis temomis?
– Taip. Ir kartais žmonės yra net racionalesni už kai kuriuos medikus. Neseniai mums paskambino kolegos iš kito skyriaus pasitarti dėl mirštančio ligonio. Žmogus sirgo onkologine liga, o artimieji, pasak kolegų, uždavinėjo labai daug klausimų, iki galo nesuprato prognozės, todėl medikams kilo klausimas, ar nebūtų galimybės šio žmogaus paguldyti į intensyviosios terapijos skyrių.
Kaip tik buvo mano budėjimas ir nutariau pats pasikalbėti su ligonio artimaisiais. Paprastas, atviras ir nuoširdus pokalbis – labai svarbus. Pasikalbėjęs su paciento mama sužinojau, kad ji tenori, jog jos sūnui neskaudėtų, nebūtų streso. „Aš jaučiu, kad šiandien yra ta diena, kai mano sūnus mirs“, – sakė ji. Tokiais atvejais man kyla klausimų, ar gydytojai visada atvirai ir iki galo pasikalba su mirštančio žmogaus artimaisiais?
Būna visko, gydytojai irgi pavargsta. Ir jei medikas vieną kartą nudegė, reikia rasti jėgų antrą kartą kalbėti apie paciento sveikatą. Bet toks mūsų darbas. Darbas – ne tik gydyti, bet ir priimti sprendimus.
Sprendimas kažko nedaryti, šiuo atveju – negaivinti, dažnai reikalauja daugiau jėgų, daugiau profesionalumo, supratimo, daugiau žinių, tai daroma tavo paties emocinės būsenos kaina. Ir priimti tokius sprendimus sugeba ne visi gydytojai.
– Kiek laiko jūs pats jau dirbate intensyviosios terapijos skyriuje?
– Nuo 2000-ųjų. Teko dirbti ne tik Lietuvoje, bet ir Didžiojoje Britanijoje.
– Minėjote, kad tenka kalbėtis su ligonių artimaisiais, kad tie pokalbiai nėra paprasti. Pagaliau – čia gydomi sunkūs ligoniai. Kaip jūs pats susitvarkote su savo emocijomis? O gal gydytojai jų tiek ir neturi?
– Su emocijomis susitvarkyti išmoksti, o jei neišmoktum – išprotėtum. Bet susitaikyti visiškai, neturėti emocijų – neišeina. Tik negali jų parodyti. Tu negali mirti su kiekvienu pacientu.
Išmoksti tvardytis, slėpti mintis, emocijas. Yra nemažai literatūros, duomenų, kad tarp anesteziologų-reanimatologų ir chirurgų yra didžiausias savižudybių skaičius, didesnis priklausomybių nuo narkotikų ar alkoholio skaičius. Mūsų darbo specifika tokia – matome daug mirčių, mūsų galimos klaidos kainuoja labai brangiai. O nesuklysti svarbu.
Gerbiu visus medikus, jų darbą, tačiau sutikime, kad gydant odos bėrimą ir paskyrus ne tą vaistą, galimai bėrimas dar labiau paūmės. Viskas galbūt baigsis paciento priekaištu. Bet jei nuo tavo paskirto gydymo ar operacijos pacientas mirs ar jo gyvenimo kokybė stipriai pablogės – tai jau visai kas kita. Skirtingos atsakomybės.
Su emocijomis susitvarkyti išmoksti, o jei neišmoktum – išprotėtum.
Ir tarp šį darbą dirbančių medikų yra įvairių žmonių, kurie skirtingai reaguoja į stresą, susitvarko su emocijomis. Mes neatrinkinėjame rezidentų pagal jų psichologinį pasirengimą – kaip specialiųjų operacijų karių. Juos atrenkame pagal medicinines žinias, egzaminų rezultatus. Pasitaiko, kad, patekę į tikrą gyvenimą, ne visi sugeba su tuo susitaikyti.
Kartais galvoju, kad viskas mūsų gyvenime yra susiję. Tam tikra prasme mes, gydytojai, esame visuomenės atspindys. Puikiai girdime jos lūkesčius. Gal kartais tikrai geriau nekelti tokių jautrių klausimų ir gydyti tuos, kurių pagydyti neįmanoma? Daryti viską, kas priklauso net ir žinant, kad tai nepadės. Taip paprasčiau. Tada visuomenės akyse tu būsi geras gydytojas. Bet ar būsi geras gydytojas savo paties akyse?